眼圧とは
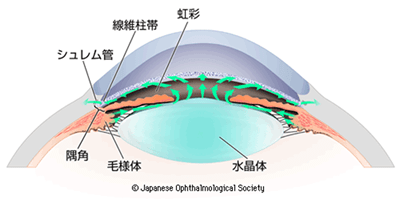
眼の中では房水という液体が流れております。(図1)その房水の産生と排出のバランスによって眼の硬さがある程度の圧力で保たれております。この眼の硬さを眼圧と言います。 日本人の正常眼圧は10~20mmHgと言われていますが、正常値であっても緑内障をおこす方もたくさんいらっしゃいます。
緑内障の定義
以前は眼圧が高いことによって眼の神経(視神経)が障害され視野や視力に影響がでることを緑内障と言っておりました。しかし最近眼圧が正常であっても緑内障を起こす(正常眼圧緑内障)方が多くいることが分り、眼圧が緑内障の定義から外されました。緑内障診療のガイドラインでは「緑内障は、視神経と視野に特徴的変化を有し、通常眼圧を十分に下降させることにより視神経障害を改善もしくは抑制しうる眼の機能的構造的異常を特徴とする疾患である。」と定義されました。難しい定義ですが緑内障と診断するには眼圧だけでなく視野や視神経の状態で総合的に診断する必要があります。
緑内障の頻度
2000~2002年に行われた日本の緑内障疫学調査(多治見スタディ)で40歳以上の5%が緑内障であるということが報告されました。20人に1人の割合で緑内障患者がいることになります。さらに、同疫学調査で緑内障新規発見率は89%で、我が国に緑内障未治療患者が多数潜在していることがわかりました。なんとそのなかの過半数以上が眼圧に異常のない正常眼圧緑内障であることもわかりました。
緑内障のタイプ
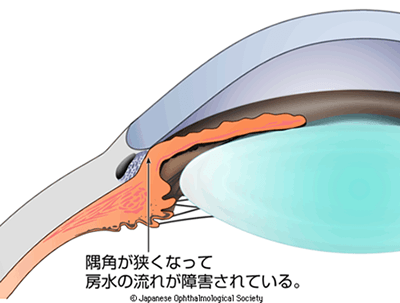
緑内障にはいろいろなタイプがありますが、大きく分けると閉塞隅角緑内障と開放隅角緑内障とがあります。閉塞隅角緑内障とは房水の出口である隅角というところが閉塞して眼圧が上がるものです(下水溝に栓をしたようなもの)。(図2)特に隅角が急につまって急に眼圧が高くなるのが急性閉塞隅角緑内障(緑内障発作)といい、視力低下、眼の充血以外に激しい頭痛、吐き気などが起きます。頭痛・吐き気で内科に受診される場合もあります。急激に視機能が悪化してしまいますので緊急な治療が必要になります。若い頃人に自慢できるような視力(遠視気味)の方で起きやすいと言われています。
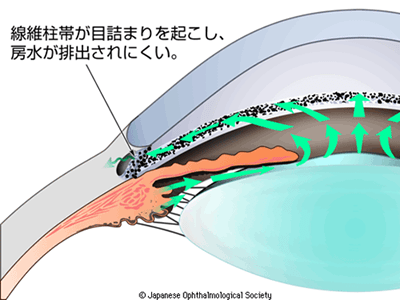
一方、開放隅角緑内障は房水の出口が目詰まりを起こして(下水溝の流れが悪くなったような状態)うまく房水を排出することができなくなり、慢性的に眼圧が上がり徐々に視神経に障害が出てきます。(図3)多くは無自覚のまま少しずつ視神経障害が起きてきて徐々に視野、視力が悪くなってくるような状態です。視野欠損や視力障害など自覚症状がでてくるとかなり進行した緑内障である場合があります。最近、眼圧が正常の範囲なのに視神経に障害が出てくる正常眼圧緑内障が日本人に多いことが分りました。なんと日本人の40歳以上の28人に1人が正常眼圧緑内障という報告です。40歳を過ぎたら検診を受けることが重要です。
緑内障の検査
眼圧検査
直接測定器具を目に当てて測定する方法と空気を目に当てて測定する方法があります。
検査機器:ノンコンタクトトノパキメータノンコンタクトトノメータ NIDEK社TONOPACHY
眼圧を非接触で測定できます。同時に非接触で角膜厚も測定出来て、眼圧を補正することができます。
眼底検査
視神経乳頭のへこみ具合(陥凹の程度)を見ることによって視神経の障害の程度が分ります。
視野検査
見える範囲を調べる検査です。緑内障の進行具合が判断でき、もっとも大切な検査です。
静的視野計、静的視野計 カールツァイス社 ハンフリーフィールドアナライザーⅢ
自動視野計のゴールデンスタンダードのハンフリー視野計の最新型。緑内障診断には欠かせない検査です。過去のデーターとトレンド解析が出来、進行状況も診断できるようになりました。
動的視野計があります。ゴールドマン動的視野計 Takagi社
自動視野計では測定できない周辺視野も測定でき、進行した緑内障、頭蓋内病変、網膜色素変性症等で使用。身体障碍者(視覚)申請には必須の検査です。視能訓練士によるマニュアル操作で時間はかかりますが視能訓練士の腕の見せ所です。
OCT(光干渉断層計)検査
この数年で急速に発達した検査で、視神経乳頭や網膜の神経線維の厚みを測ることによって、緑内障を他覚的に的確にとらえることが出来るようになりました。
検査機器:光干渉断層計(OCT)光干渉断層計(OCT)NIDEK社RS3000 advance
OCTとは光の干渉を利用して網膜の断層像を撮ることのできる器械で、網膜疾患だけでなく緑内障診断にも欠かせない器械です。当院が導入しているOCTはOCTアンギオを搭載しており、造影剤検査なしに網膜の血流動態がある程度判るようになり、造影剤に伴う全身リスク(時にアナフィラキシーショック)を避けることができるようになりました。
また近視眼のデーターを補正することができる長眼軸データーベースも搭載し緑内障もより正確に判断できるようになりました。
緑内障治療
緑内障は、眼圧を下げることができれば、その進行を防止したり、遅らせたりすることができる可能性のある病気です。正常眼圧緑内障でさえも、眼圧をさらに下げることで病気の進行を遅らせることができる可能性があります。ただし、ひとたび障害されてしまった視神経は、残念ながら回復することはありません。また、どんなに手を尽くしても進行を止められない緑内障もあります。しかし、早期に緑内障を発見できれば、失明に至る危険性はぐっと少なくなります。治療の目的は進行を止める、または遅らせることであり、回復させるものでないことをご理解ください。
薬物治療
多くの緑内障では、薬物療法が治療の基本となります。眼圧を何度か測定しその人の基礎眼圧を測ったあと、まずは点眼薬や内服薬などで治療を始めます。 房水の産生を抑制したり、房水の流れを良くしたりするお薬を使います。
レーザー治療
房水の出口が塞がる閉塞隅角緑内障(急性緑内障発作)や薬物療法で眼圧が コントロールできない場合レーザー治療を行う場合があります。レーザーは痛みもあまりなく、診察室で行えます。
手術治療
点眼や内服治療で眼圧がコントロール出来ない場合や視野が進行していく場合、緑内障手術が必要になります。手術には大きく分けて2つあります。もとの房水の出口(房水流出路)を切り開く線維柱帯切開術と、房水を結膜下に漏らす線維柱帯切除術とがあります。緑内障の種類や進行程度によって 使い分けます。いずれの手術も白内障の手術のように手術ですっきり見えるようになるのではなく、手術をすることにより眼圧を少しでも下げ進行のスピードを 遅くするのが目的で、手術によって少し見難さが増す場合もありますが視野進行を止めるため必要です。
参照:日本眼科学会

